Basalcellekarcinom: Den mest almindelige type hudkræft

Bedømt og godkendt af sygeplejerske Leidy Mora Molina
Hudkræft er en af de mest almindelige kræftformer på verdensplan. Især basalcellekarcinom og pladecellekarcinom er de hyppigste former for hudkræft.
Generelt er alle neoplastiske sygdomme et resultat af unormal og ukontrolleret vækst af en gruppe celler. Denne type kræft, også kaldet “basalcellekarcinom”, begynder i basalcellerne i det dybeste lag af overhuden, som er ansvarlige for hudens regenerering.
Det amerikanske kræftforbund anslår, at 8 ud af 10 tilfælde af hudkræft er basalcellekarcinomer med en forekomst i USA på mere end 5 mio. berørte personer. Tidlig diagnose og en rettidig behandling er afgørende for en bedre prognose og livskvalitet.
Almindelige symptomer på basalcellekarcinom
Basalcellekarcinom er en langsomt voksende og smertefri type neoplasma, som i nogle tilfælde let går ubemærket hen. Ligeledes har det en tendens til at udvikle sig hyppigere på soludsatte områder af kroppen.
Undersøgelser bekræfter, at 90 % af tilfældene forekommer på hoved og hals. Heraf forekommer 10 % på øjenlågene, da dette er den hyppigste type ondartet øjenlågstumor. På den anden side forekommer et lille antal tilfælde på områder af huden, der er beskyttet mod solen, f.eks. kønsorganerne.
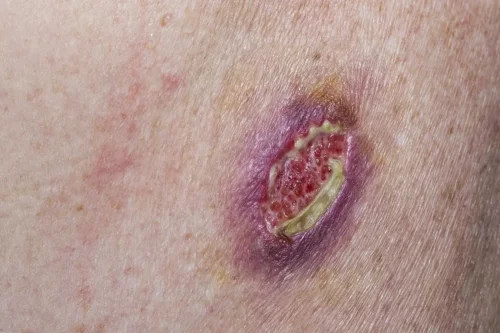
Men oftest viser det sig som en knude, en bule eller et sår på huden, der vokser langsomt og ikke heler. Læsionens karakteristika varierer dog afhængigt af typen af basalcellekræft. Nogle af de mest almindelige læsioner er som følger:
- En skinnende, perleagtig, gennemsigtig klump med tendens til at bløde og danne skorpe.
- En brun, blålig eller sortbrun bule med gennemskinnelige kanter.
- Skællende, rød plet med hævede kanter.
- En hvidlig, voksagtig plet med dårligt definerede kanter, der ligner et ar.
Små udvidede kar eller telangiektasier kan forekomme med tiden og ledsage hudlæsionerne. Sidstnævnte øger risikoen for blødning og sårdannelse.
Andre mindre almindelige typer viser sig som små, overfladiske lyserøde eller røde pletter. Desuden kan en tyk, kødfuld, perlefarvet læsion på huden også være tegn på tilstedeværelsen.
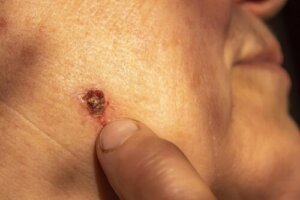
Basalcellekarcinom er en af de mest almindelige former for hudkræft. Det er vigtigt at opdage det for at forbedre prognosen.
Vi tror, at du måske også vil nyde at læse denne artikel: Advarselstegn på hudkræft
Årsagerne til basalcellekræft
Basalcellekræft opstår i basalcellelaget i overhuden, som er det mest overfladiske lag i kroppen. Basalcellerne er ansvarlige for at producere nye hudceller og erstatte gamle celler, som til sidst skiller sig af med huden.
Mutationer i disse cellers genetiske kode eller DNA fører til unormal formering af dem. Til sidst fremmer ukontrolleret vækst af basalcellelaget dannelsen af en synlig hudtumor.
Forskning har vist, at ultraviolet (UV) stråling er den vigtigste udløsende faktor for mutationer i hudcellers DNA. Generelt er solens stråler den vigtigste kilde til UV-stråling, og det samme gælder solarier. Der findes dog nogle former for basalcellekarcinom, som ikke er forbundet med denne årsag.
Risikofaktorer
Det forekommer ofte hos ældre voksne som følge af den langsomme og uanseelige vækst. Undersøgelser anslår, at denne kræftsygdom er 100 gange hyppigere hos personer i alderen mellem 55 og 75 år end hos personer under 20 år.
På den anden side er forekomsten normalt højere hos mænd. Faktisk forekommer den 30 % mere hos mænd end hos kvinder. Dette hænger sammen med en større kilde til erhvervsmæssig eksponering for solen. Andre risikofaktorer, der er forbundet med dens forekomst, er følgende:
- Lys hud.
- Lyse øjne og lyst eller rødligt hår.
- Gentagen eksponering for røntgenstråler eller andre strålekilder.
- Mange modermærker og fregner.
- En familiehistorie med hudkræft.
- En personlig historie med hudtumorlæsioner.
- Solskoldninger i en tidlig alder.
- Udendørs erhverv.
- Nedsat immunforsvar.
- Brug af immunosuppressive lægemidler.
- Eksponering for arsenik.
Til gengæld er der nogle arvelige syndromer, der øger risikoen for hudkræft. Det er tilfældet med nevoid basalcellekarcinom syndrom – også kaldet Gorlin-Goltz sygdom – og xeroderma pigmentosum.
Kan du lide denne artikel? Du vil måske også gerne læse: Disse urter kan hjælpe med at undgå hudkræft
Relaterede komplikationer
Generelt er den største frygt for enhver neoplasmatisk sygdom dens spredning til andre organer eller metastase. Når et basalcellekarcinom vokser i ansigtet – nær øjnene, ørerne eller munden – kan konsekvenserne af spredning være fatale. Heldigvis metastaserer det sjældent.
Hvad angår sandsynligheden for tilbagefald, er der i mange tilfælde en høj risiko, selv efter en vellykket behandlingsplan. Desuden øger basalcellekarcinom risikoen for andre ondartede hudkræftformer, f.eks. pladecellekræft.
Diagnose
Diagnostik af hudkræft kræver en omfattende vurdering af en speciallæge. Under undersøgelsen kan der blive stillet spørgsmål om eventuelle hudforandringer, familiehistorie med sygdommen og personlig historie med andre sygdomme.
Det er afgørende at rapportere alle usædvanlige symptomer eller tegn til den behandlende læge. Fysisk undersøgelse er afgørende for at identificere basalcellekarcinom, da de fleste læger er i stand til at genkende det med det blotte øje. Desuden er det vigtigt at vurdere andre regioner af kroppen for væsentlige ændringer i huden.
Hvis der er mistanke om en tumorlæsion, kan specialisten bede om at tage en prøve af det berørte væv. En biopsi er ifølge undersøgelser den foretrukne metode til endelig diagnosticering af hudkræft. Valget afhænger af læsionens størrelse og type.
Behandling af basalcellekarcinom
Behandlingen af basalcellekræft er fokuseret på at fjerne læsionen fra huden og forhindre dens spredning til andre væv. Kirurgisk excision er normalt den mest almindelige metode, der anvendes til at fjerne den. Dette indebærer, at man skærer læsionen og en margin af sund hud til senere analyse.
For nogle typer større tumorer eller tilbagevendende læsioner kan det være nødvendigt med Mohs mikrografisk kirurgi. Dette er en mikroskopisk styret procedure, hvor læsionen fjernes og undersøges lag for lag, indtil der ikke er nogen tumorceller tilbage.
Der er på den anden side flere teknikker til tilfælde, hvor kirurgi ikke er mulig eller ikke anbefales. Ved curettage og elektrodesiccation kan læsionen fjernes ved skrabning og derefter forsegles med varme. Andre procedurer omfatter strålebehandling, fotodynamisk terapi og kryokirurgi.
Den behandling, der oftest vælges til behandling af denne form for kræft, afhænger af læsionen og sygdommens udvikling.
Anbefalinger til forebyggelse af basalcellekarcinom
I øjeblikket er der flere vaner til at reducere risikoen for at udvikle basalcellekræft. Nogle anbefalinger til at forebygge denne form for hudkræft er følgende:
- Undgå at udsætte dig for solen i timerne, hvor strålerne er stærkest, mellem kl. 10.00 og 16.00.
- Brug solcreme med en solfaktor på mindst 30 SPF hver dag.
- Reducér brug af solarium.
- Brug beskyttelsesbeklædning, når du er udendørs, f.eks. hatte, lange bukser og langærmede skjorter.
- Tjek regelmæssigt din hud.
- Kontakt en læge, hvis du bemærker knuder eller mærkelige læsioner.
Tidlig påvisning forbedrer prognosen for basalcellekarcinom
Som du kan se, er basalcellekarcinom den mest almindelige form for præsentation af hudkræft. Heldigvis kan de fleste af disse læsioner helbredes, når de behandles tidligt. Det er sjældent, at de spreder sig ud over det angrebne sted.
Så sørg for at søge professionel hjælp ved enhver hudlæsion med ændringer i størrelse, farve eller udseende.
Alle citerede kilder blev grundigt gennemgået af vores team for at sikre deres kvalitet, pålidelighed, aktualitet og validitet. Bibliografien i denne artikel blev betragtet som pålidelig og af akademisk eller videnskabelig nøjagtighed.
- Álvarez Castillo A, Rodríguez Alfaro J, Salas Boza A. Revisión sistemática del carcinoma basocelular. Revista Medica Sinergia. 2020;5(5):e483.
- Samela P, Tosi V, Cervini A, Bocian M, et al. Síndrome del nevo basocelular: experiencia en un hospital pediátrico. Actas Dermo-Sifiliográficas. 2013;104(5):426-433.
- Castañeda Gameros P, Eljure Téllez J. El cáncer de piel, un problema actual. Rev. Fac. Med. (Méx.). 2016 ; 59( 2 ): 6-14.
- Urrego-Rivera F, Faura-Berruga C. Diagnóstico diferencial del carcinoma basocelular pigmentado. Rev Clin Med Fam. 2015; 8( 2 ): 166-170.
Denne tekst er kun til informationsformål og erstatter ikke konsultation med en professionel. Hvis du er i tvivl, så konsulter din specialist.